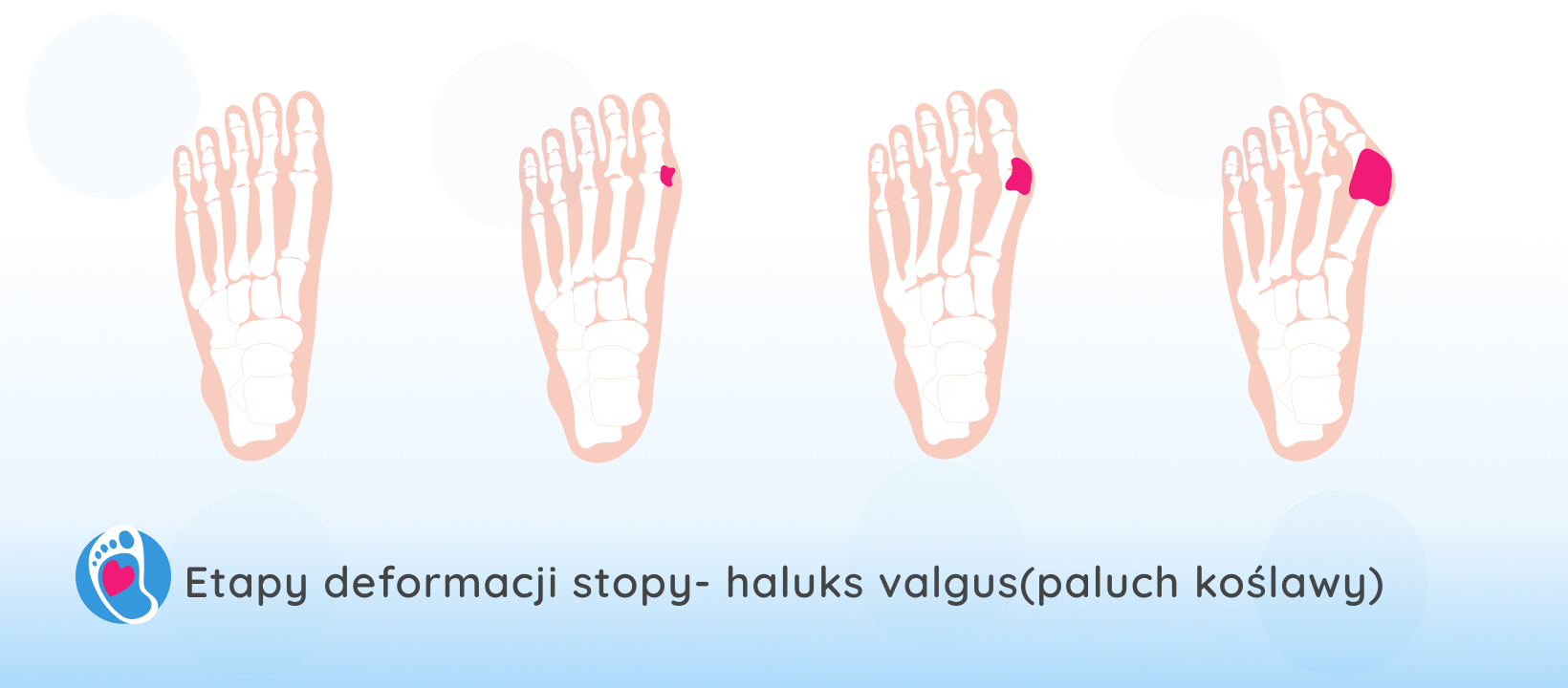
Haluksy – nie tylko kwestia estetyki
Haluksy, czyli paluchy koślawe (łac. hallux valgus), to jedna z najczęściej diagnozowanych deformacji przodostopia. Wbrew popularnemu przekonaniu, nie są jedynie defektem wizualnym. To przewlekła, postępująca zmiana osi palucha, która prowadzi do zaburzeń biomechaniki chodu, przeciążeń w obrębie stopy, a często również w obrębie kolan, bioder i kręgosłupa. U wielu osób deformacja rozwija się skrycie – bez bólu i bez typowych objawów zapalnych, co sprawia, że bywa lekceważona aż do momentu, gdy staje się źródłem chronicznego dyskomfortu.
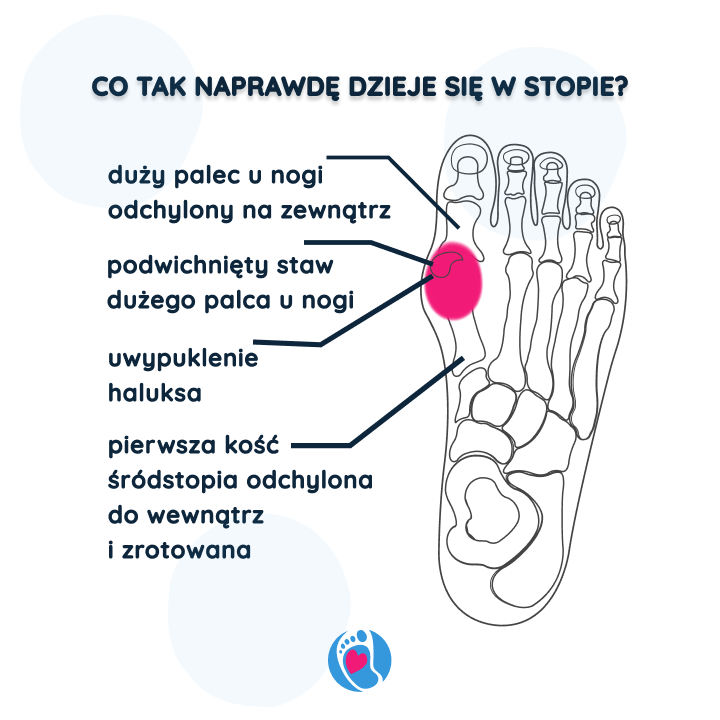
Co tak naprawdę dzieje się w stopie?
W miarę rozwoju haluksa dochodzi do rotacji kości śródstopia i odwiedzenia pierwszego palca w kierunku bocznym – ku pozostałym palcom. Towarzyszy temu wysunięcie głowy pierwszej kości śródstopia na przyśrodkową stronę stopy, co tworzy charakterystyczne „zgrubienie” i wywołuje nacisk w obrębie stawu śródstopno-paliczkowego. Zmienia się również rozkład sił działających na przodostopie, co prowadzi do przeciążeń i mikrourazów, zwłaszcza w rejonie II i III głowy kości śródstopia oraz w sklepieniu podłużnym i poprzecznym stopy [1].
Kto jest narażony?
Choć haluksy częściej diagnozuje się u kobiet (szacuje się, że stanowią ok. 75–85% przypadków [2]), problem dotyczy również mężczyzn i dzieci – zwłaszcza tych, którzy mają uwarunkowania genetyczne lub przez lata nosili niedopasowane obuwie. Ryzyko rośnie wraz z wiekiem, ale deformacja może rozwijać się także u osób bardzo młodych – nawet w wieku szkolnym. U dzieci często mylona jest z tymczasową „nieporadnością chodu”, co opóźnia właściwą diagnozę.
Czynniki ryzyka – nie tylko genetyka
Wbrew obiegowej opinii, haluksy nie są jedynie „dziedziczne”. Owszem, genetyczne predyspozycje do wiotkości więzadeł i specyficznego ustawienia stóp mają znaczenie, ale kluczową rolę odgrywa sposób życia i rodzaj noszonych butów. Obuwie ze zwężanymi noskami, sztywną cholewką oraz z podwyższoną piętą znacząco zaburza naturalny rozkład nacisku i zmusza stopę do kompensacyjnych ustawień [3].
Równie niebezpieczny bywa brak aktywacji mięśni stopy – zwłaszcza krótkich mięśni odpowiedzialnych za stabilizację przodostopia. Siedzący tryb życia, mało ruchu na bosaka po zróżnicowanym podłożu, a także ciasne, mało elastyczne obuwie to mieszanka, która stopniowo prowadzi do strukturalnych zmian.
Bez bólu, ale nie bez konsekwencji
Wiele osób nie podejmuje żadnych działań, dopóki haluks nie zacznie boleć. To poważny błąd. Deformacja rozwija się nawet bez dolegliwości bólowych, co sprawia, że wczesna interwencja bywa odkładana. Tymczasem nieleczony haluks może prowadzić do:
- przewlekłych stanów zapalnych kaletki maziowej,
- przykurczów w obrębie II i III palca,
- spadku elastyczności łuku poprzecznego,
- bólu w obrębie stawu skokowego i kolanowego na skutek kompensacji chodu [4].
Świadomość, że „brak bólu” nie oznacza „braku problemu”, to pierwszy krok do ochrony zdrowia stóp – niezależnie od wieku i płci.
Czego potrzebuje stopa z haluksem?
Deformacja palucha koślawego wpływa nie tylko na sam paluch, ale na całą architekturę i mechanikę stopy. Zmienia się linia przetoczenia, aktywność mięśni krótkich, rozkład sił pod podeszwą oraz kontakt poszczególnych punktów z podłożem [5]. Oznacza to, że stopa z haluksem wymaga innego podejścia do dopasowania buta, niż stopa bez deformacji – niezależnie od tego, czy chodzi o kobietę, mężczyznę, czy dziecko.
1. Więcej przestrzeni w obrębie palców
Najważniejszym parametrem jest szerokość i objętość przodu buta – szczególnie w strefie palucha. Haluks powoduje rotację i odwiedzenie pierwszego palca, dlatego miejsce jego maksymalnego nacisku przesuwa się przyśrodkowo. Wąskie noski, charakterystyczne dla wielu modeli obuwia konwencjonalnego (zarówno damskich, męskich, jak i dziecięcych), potęgują ucisk, zwiększają napięcia w okolicy stawu i przyspieszają progresję deformacji [6].
Dobre buty dla stopy z haluksem powinny:
- mieć naturalnie poszerzony przód, czyli zapewniać przestrzeń funkcjonalną dla palców – nie tylko przez większy rozmiar, ale dzięki anatomicznemu kształtowi odpowiadającemu rzeczywistemu układowi stopy.
- umożliwiać swobodny rozstaw palców, bez ich ściskania czy kierowania do wewnątrz,
- nie wymuszać nienaturalnego ustawienia stopy poprzez dopasowanie do formy buta zamiast do anatomii użytkownika.
2. Elastyczność i brak punktowego oporu
Buty przeznaczone dla osób z haluksem powinny być wykonane z materiałów, które dopasowują się do kształtu stopy, a nie odwrotnie. Sztywne, grubo przeszywane cholewki z twardych tworzyw sztucznych to najczęstszy powód otarć, zgrubień i bolesnych punktów zapalnych. W literaturze podkreśla się, że odpowiednia plastyczność obuwia ma znaczenie zwłaszcza w przypadkach haluksów o średnim i zaawansowanym stopniu progresji – pozwala uniknąć tzw. punktowego oporu, czyli nacisku skoncentrowanego w jednym miejscu, np. na zdeformowanym stawie. [7].
Optymalne materiały:
- elastyczne tkaniny techniczne (np. mesh),
- miękkie skóry naturalne o wysokiej podatności na rozciąganie,
- konstrukcje bez usztywnianych boków i twardych podszyć w rejonie palców.
3. Równomierne rozłożenie nacisku
W stopie z haluksem często dochodzi do przeciążenia II i III głowy kości śródstopia, co może prowadzić do powstania bolesnych modzeli i zmian wtórnych (np. palców młotkowatych). Buty powinny zatem wspierać stopę na całej długości i szerokości, nie tylko pod piętą i palcami. Istotna jest również płaska konstrukcja podeszwy, która nie przenosi ciężaru ciała do przodu, jak dzieje się w przypadku butów z podwyższonym obcasem (dotyczy to modeli damskich, męskich i dziecięcych – np. eleganckich półbutów) [8].
4. Stabilizacja bez usztywnienia
Stopy z haluksem często potrzebują poczucia „trzymania”, ale nie poprzez usztywnienia, lecz przez odpowiednio dopasowaną konstrukcję. W butach barefoot stabilizacja tyłostopia wynika z odpowiedniego dopasowania, nie usztywnienia – zapiętek przylega do stopy, ale nie ogranicza jej ruchu.
Dobrze dopasowane buty barefoot nie powodują ucisku i pozwalają palcom swobodnie się poruszać. Przymierzając je, warto pochodzić po nierównym podłożu i sprawdzić, czy stopa pracuje naturalnie – a nie „sztywno tkwi” w jednym miejscu.
Buty barefoot, wspierające naturalną pracę stóp, jako sprzymierzeniec stóp z haluksem
Choć leczenie palucha koślawego bywa czasem kojarzone wyłącznie z operacją, w rzeczywistości profilaktyka i codzienna pielęgnacja mechaniki chodu odgrywają kluczową rolę w zapobieganiu pogłębianiu się deformacji. Duży wpływ ma tu wybór odpowiednich butów – takich, które nie tylko nie pogarszają problemu, ale aktywnie wspierają fizjologię ruchu stopy. I nie chodzi o „ortopedyczne rozwiązania”, lecz o dobrze zaprojektowane buty na co dzień.Takimi butami są buty barefoot.
1. Kształt buta zbliżony do kształtu stopy
Większość butów dostępnych na rynku – damskich, męskich i dziecięcych – ma przód zwężający się ku palcom, co nie odpowiada anatomicznemu kształtowi stopy. Taki krój nie tylko nie daje wystarczającej przestrzeni na haluks, ale też zmusza palce do niekorzystnego ustawienia. Modele, których przód odwzorowuje naturalny układ palców (anatomiczny kształt), umożliwiają równomierne rozłożenie obciążenia w przodostopiu i zapobiegają ściskaniu zdeformowanego stawu [9].


2. Podeszwa umożliwiająca pracę mięśni stóp
W deformacji palucha koślawego często dochodzi do osłabienia mięśni krótkich stopy, odpowiedzialnych za stabilizację palców i łuków poprzecznych. Obuwie ze sztywną, grubą podeszwą ograniczającą możliwość aktywnego zginania palców i udziału mięśni w stabilizacji. Tymczasem modele z cienką, elastyczną podeszwą umożliwiają pracę tych struktur w sposób zbliżony do chodzenia boso [10].
Z badań wynika, że noszenie butów o dużej elastyczności prowadzi do wzrostu siły chwytnej palców i poprawy propriocepcji – czyli czucia głębokiego, kluczowego dla równowagi i kontroli postawy [11]. U osób z haluksami ta świadomość ułożenia stopy często bywa zaburzona, co zwiększa ryzyko przeciążeń.
3. Brak podwyższonej pięty – neutralna pozycja stopy
Wielu producentów butów (także męskich) stosuje niewielkie podwyższenia w okolicy pięty – czasem z powodów konstrukcyjnych, czasem estetycznych. Taki zabieg przesuwa środek ciężkości ciała do przodu, zwiększając nacisk na przodostopie – czyli dokładnie tam, gdzie znajduje się haluks. Nawet 1–2 cm różnicy wysokości mogą mieć długofalowe, negatywne skutki dla ustawienia całej kończyny dolnej [12].
Buty o neutralnym profilu – bez różnicy wysokości między piętą a palcami (zero drop) – pozwalają na równomierne rozłożenie nacisku i utrzymanie naturalnych linii biomechanicznych. Dla stopy z haluksem oznacza to zmniejszenie bólu, lepszą stabilizację i ochronę przed pogłębianiem deformacji.
4. Sprzyjanie naturalnym wzorcom chodu
Buty barefoot, które pozwalają stopie „pracować” – zginać się, rozciągać, przenosić ciężar z pięty na palce bez sztucznego kierowania ruchem – umożliwiają zachowanie fizjologicznego wzorca chodu. Przy haluksach, gdzie chód często zostaje zaburzony (np. poprzez unikanie obciążenia przodostopia), takie właściwości obuwia mają znaczenie terapeutyczne i profilaktyczne.
W badaniach nad chodem osób z deformacją palucha wykazano, że ograniczona praca stopy w obuwiu powoduje kompensacyjne napięcia w obrębie łydki, kolana i biodra, co może prowadzić do dalszych zaburzeń postawy [13]. Zatem im mniej „ingerujące” są buty, tym lepiej dla zachowania naturalnej funkcji ruchu.
Gdy haluks boli – jeszcze większa uwaga na detale
Choć wiele osób z paluchem koślawym nie odczuwa na początku bólu, w zaawansowanych stadiach deformacji ból staje się codziennością. Dotyczy nie tylko samego stawu, ale też otaczających tkanek miękkich, skóry, kaletki maziowej, a czasem nawet nerwów powierzchownych. Wtedy wybór butów przestaje być jedynie kwestią stylu czy wygody – staje się realnym elementem terapii.
1. Dlaczego haluks boli?
Ból w obrębie palucha koślawego może mieć kilka przyczyn:
- stan zapalny kaletki maziowej w miejscu wystawania kości,
- mechaniczne drażnienie skóry przez twarde materiały lub szwy,
- ucisk nerwów skórnych, prowadzący do parestezji, czyli mrowienia, drętwienia lub uczucia pieczenia,
- dodatkowe przeciążenia w II i III głowie kości śródstopia, które próbują kompensować dysfunkcję palucha [14].
Utrudnione przetaczanie stopy i unikanie kontaktu przodostopia z podłożem prowadzą do nieprawidłowego wzorca chodu, co wtórnie wpływa na staw skokowy, kolano i miednicę.
2. Wybór materiałów – miękko, ale stabilnie
Gdy deformacja boli, szczegóły konstrukcyjne buta zyskują na znaczeniu. Kluczowe stają się:
- miękkość cholewki, szczególnie w rejonie haluksa,
- brak twardych przeszyć lub wzmocnień w miejscach kontaktu z deformacją,
- elastyczność całej konstrukcji – nie tylko przodu, ale również podbicia i tyłu buta,
- lekkość, by nie obciążać dodatkowo przodostopia.
Modele wykonane z tkanin technicznych (np. meshu) lub miękkiej skóry naturalnej zapewniają potrzebną plastyczność, a przy tym nie wywierają punktowego nacisku. But powinien wręcz „otulać” stopę – dając jej poczucie bezpieczeństwa, ale bez sztywnej kontroli [15].
3. Szwy i łączenia – drobiazgi, które mają znaczenie
Osoby z haluksami często skarżą się na piekący ból w okolicy zgrubienia stawu, szczególnie po kilku godzinach chodzenia. Często winne są wewnętrzne szwy – nawet jeśli są ledwo widoczne. Wrażliwość mechaniczna skóry w tej okolicy jest znacznie podwyższona, dlatego każde przeszycie może działać jak uciskający pasek lub punktowy stymulant.
Podczas przymierzania butów dotknij wnętrza cholewki w rejonie haluksa. Poszukaj ewentualnych łączeń materiału, etykiet lub przeszyć. Idealny model będzie mieć gładkie wnętrze i miękką warstwę między materiałem zewnętrznym a skórą.

4. Sprawdzone modele dla wrażliwych stóp
Na rynku dostępne są buty barefoot, które spełniają powyższe kryteria, oferując jednocześnie odpowiedni wygląd i trwałość. Warto szukać takich modeli butów barefoot, które:
- mają przód z siateczki lub miękkiego materiału tekstylnego,
- oferują przestrzeń na naturalne rozstawienie palców,
- dobrze leżą na śródstopiu bez jego ściskania.
Przykłady butów barefoot dla różnych użytkowników:
- Xero Shoes Nexus (unisex) – sportowy krój, miękka siatka, minimalna ilość przeszyć.
- Xero Shoes Dillon (unisex) – klasyczny miejski model z elastyczną cholewką, zabudowany, ale lekki.
- Xero Shoes Phoenix (dla kobiet) – delikatne baleriny z oddychającej siateczki, idealne na cieplejsze dni.
- Reima Astelu (dla dzieci i dorosłych) – bardzo lekka, dopasowująca się konstrukcja.
- Vivobarefoot Asana Yin (dla kobiet) – baleriny z miękkiej skóry, o przestronnym przodzie
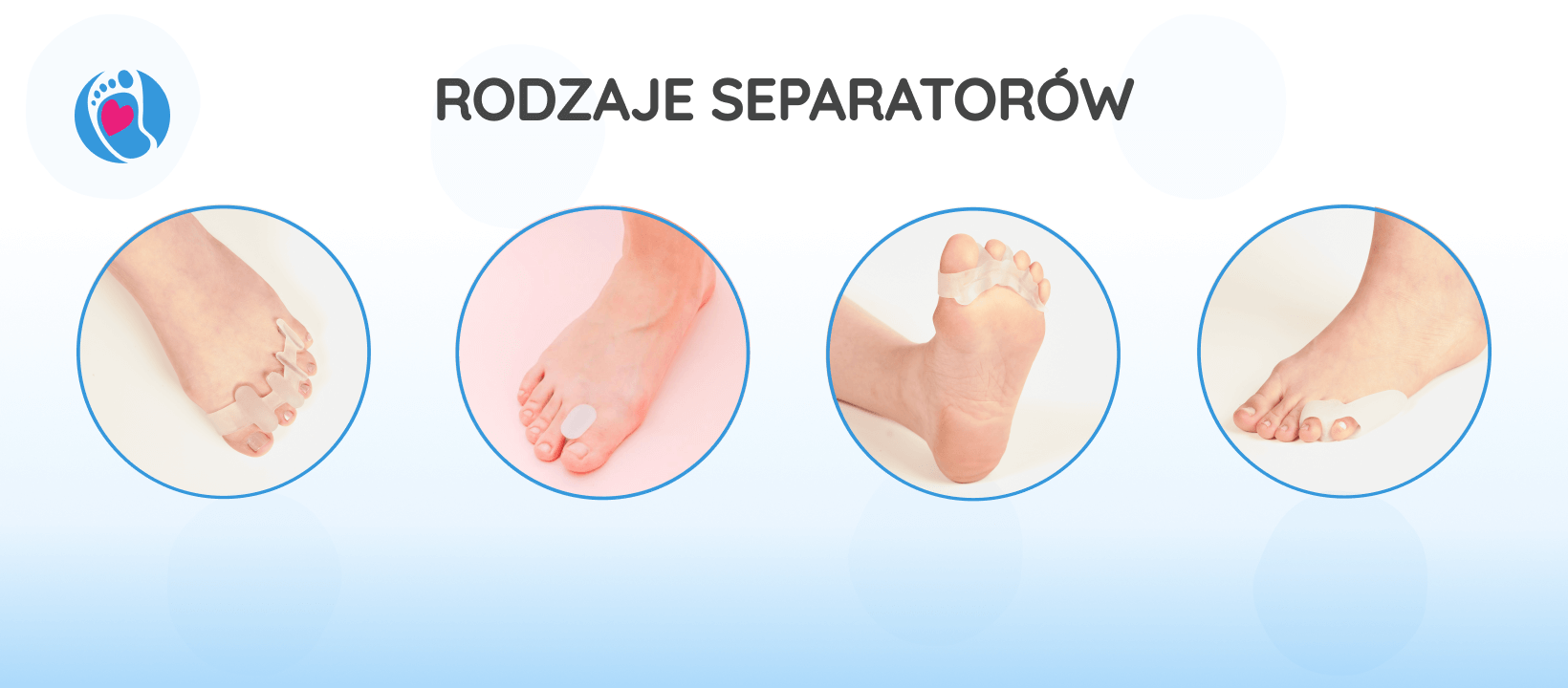
Separatory palców – dodatkowe wsparcie, ale też wyzwanie przy doborze butów
Separatory palców to jedno z najprostszych narzędzi wspomagających terapię palucha koślawego. Ich rola polega na przywracaniu przestrzeni między palcami, wspieraniu ustawienia palucha w linii prostej i zmniejszaniu przykurczów w obrębie przodostopia. Choć wydają się niepozorne, mogą realnie wpłynąć na komfort i biomechanikę chodu – pod warunkiem właściwego stosowania i doboru.
1. Co dają separatory?
Regularne, kontrolowane stosowanie separatorów może:
- poprawić ustawienie palucha względem II palca,
- zmniejszyć nacisk na staw śródstopno-paliczkowy,
- rozciągnąć skrócone więzadła i struktury mięśniowe,
- wspomóc czucie przestrzenne stopy i świadomość ustawienia palców (propriocepcję) [16].
2. Jak długo nosić separatory? Z rozwagą
Separatory nie są akcesorium do całodziennego noszenia. W pierwszym okresie stosowania – zwłaszcza u osób z dużą wrażliwością i zaawansowaną deformacją – zaleca się:
- zaczynanie od 5–10 minut dziennie,
- wydłużanie czasu stopniowo, maksymalnie do około 1 godziny na dobę,
- unikanie stosowania separatorów w nocy (ryzyko przeciążeń więzadeł i ucisku tkanek miękkich w spoczynku).
Nieprzemyślane używanie separatorów – zbyt długo lub w niewłaściwych butach – może pogłębić dyskomfort lub wywołać nowe dolegliwości [17].
3. Separatory mają różne formy – nie każdy pasuje każdemu
Wybór odpowiedniego modelu separatora może być trudniejszy niż się wydaje. Różnice obejmują:
- kształt (pełne, częściowe, z wypustką pod palec, z pierścieniem na paluch),
- twardość materiału (miękkie silikonowe, twardsze piankowe, tekstylne),
- rozmiar (w zależności od producenta np. S, M, L),
- stopień korekcji (delikatne rozdzielenie palców lub mocna separacja).
Zdecydowanie warto skonsultować wybór separatora z podologiem lub fizjoterapeutą, który uwzględni typ deformacji, stan skóry, indywidualne potrzeby i poziom wrażliwości.
4. Wyzwania przy doborze butów
Aby separator mógł być używany podczas ruchu, but musi oferować odpowiednią przestrzeń w przodostopiu. Kluczowe cechy:
- szeroki przód, który nie ściska palców,
- elastyczna cholewka, dopasowująca się do indywidualnego układu palców,
- brak wewnętrznych szwów i usztywnień w obszarze haluksa.
5. Buty, które wspierają użycie separatorów
Poniżej przykłady modeli butów barefoot (zarówno dla kobiet, jak i mężczyzn), które w praktyce dobrze współpracują z separatorami:
- MTNG Free – miękka, elastyczna konstrukcja i wyjątkowo szeroki przód. Dobry wybór na początek.
- Xero Shoes (większość modeli) – wiele modeli z naturalnym kształtem przodu, elastyczną cholewką i odpowiednią wysokością wnętrza buta.
- Vivobarefoot Asana Yin (dla kobiet) – przestronne, siateczkowe baleriny.
Podczas przymierzania butów barefoot warto mieć ze sobą separatory – nawet jeśli dopiero testowe – i sprawdzić czy stopy z nimi nie odczuwają ucisku.
Długość stopy z haluksem a krój przodu buta
Jednym z mniej oczywistych, ale bardzo istotnych wyzwań przy doborze butów dla osoby z paluchem koślawym jest prawidłowe określenie długości, szerokości i kształtów stopy. Haluks zmienia nie tylko rozstaw palców, ale również punkt maksymalnej długości stopy, co może prowadzić do błędów przy pomiarze i złym dopasowaniu obuwia – zwłaszcza jeśli bazujemy wyłącznie na tabelach rozmiarów lub długości wkładki.
1. Jak haluks wpływa na długość stopy?
W typowej, zdrowej stopie najdłuższy zwykle jest paluch, choć istnieją też stopy z najdłuższym drugim lub drugim i trzecim palcem.. W przypadku deformacji palucha koślawego dochodzi do jego przesunięcia ku pozostałym palcom i zwykle przygięcia w kierunku środka stopy o różnym nasileniu. W praktyce oznacza to, że:
- punkt maksymalnej długości przesuwa się – często przejmuje go drugi palec,
- osie długości przestają być proste, a stopa „skręca się” wokół własnej osi,
- stopa może wydawać się krótsza, jeśli mierzona jest od końca palucha przesuniętego do wewnątrz.
W efekcie: klasyczny pomiar długości stopy (np. na kartce, linijką czy miarką) może sugerować rozmiar mniejszy, niż jest realnie potrzebny. Osoby z haluksem często kupują za ciasne obuwie, nie rozumiejąc, dlaczego odczuwają ucisk – mimo że teoretycznie „są w ich rozmiarze”.
2. Ryzyko związane ze ściętym przodem
Wiele modeli butów ma przód ścięty pod kątem, opadający w kierunku zewnętrznym. To estetyczny zabieg konstrukcyjny, który jednak w przypadku haluksa może nasilać dolegliwości. Ostre ścięcie przodu powoduje, że:
- paluch trafia bezpośrednio w linię przeszycia lub usztywnienia,
- materiał napiera na staw śródstopno-paliczkowy pod kątem,
- zwiększa się ryzyko punktowego ucisku i drażnienia skóry.
Z perspektywy biomechaniki, buty o niesymetrycznym przodzie mogą także zaburzać linie przetaczania stopy i prowokować kompensacyjne napięcia w łuku poprzecznym [18].
3. Jakie przody butów sprawdzają się najlepiej?
W przypadku stopy z haluksem zalecane są modele z:
- prostym lub zaokrąglonym przodem, który pozostawia miejsce dla palucha,
- symetrycznym układem materiału w linii palców, bez skosów i ścięć,
- brakiem wyraźnego usztywnienia lub podszycia w obszarze palucha.
Modele te umożliwiają prawidłowe dopasowanie nawet przy asymetrii stopy oraz ułatwiają stosowanie separatorów palców.
Dobrym wyborem mogą być modele od Xero Shoes, ponieważ wiele z nich ma prosty lub zaokrąglony przód. Sprawdzają się zarówno u kobiet, jak i u mężczyzn oraz nastolatków.
Przykładem butów barefoot, które mogą nie być dobrym wyborem dla stóp z paluchami koślawymi jest np. Be Lenka Rebound – popularny model sportowy, ale dedykowany na mocno dominujące paluchy i z wyraźnie ściętym przodem. Przy silnym haluksie może powodować dyskomfort – warto przymierzyć i nie sugerować się samym rozmiarem.
Także niektóre modele Vivobarefoot z węższym przodem np. Primus Trail mogą być za bardzo ścięte w okolicach palucha przy zaawansowanej deformacji.
4. Pomiar stopy z haluksem – jak robić to prawidłowo?
- Zawsze mierz obie stopy – asymetria przy haluksie jest częsta, tak samo jak przy zdrowych stopach
- Nie rób obrysu stóp.
- Długość mierz od końca pięty do końca najdłuższego palca (niekoniecznie palucha) zaznaczając punkty.
- Szerokość mierz między punktami zaznaczonymi po bokach kości śródstopia. Punkty zwykle wychodzą na skos i tak należy je mierzyć.
- Jeżeli możesz wyprostować paluch, to zmierz stopy przed i po wyprostowaniu paluchów. Podczas mierzenia butów możesz zweryfikować ich długość, aby ocenić jaki zapas i w którym miejscu w bucie będą dawały buty dla Twoich palców w separatorach i bez nich.
- Uwzględnij dodatkowy zapas na długość (ok. 0,7–1,2 cm) – w przypadku haluksa niezbędny, aby nie uciskać stawu. Pamiętaj, że zapasy zależą od wielu czynników, zarówno modelu i typu buta, jak i poziomu dopasowania butów do cech stóp, a także osobistych preferencji.
- Zapas na szerokość powinien wynosić 2-5mm, jednak przy dużych haluksach może to być trudne do uzyskania. Skup się wtedy na znalezieniu modelu o szerokości wkładki jak najbliższej szerokości Twojej stopy, zwróć uwagę, aby buty nie posiadały wysokiej podeszwy okalającej but i były wykonane z miękkiego materiału/siateczki/skóry bez przeszyć w miejscu wystających kości.
- Najlepiej dokonywać pomiaru w ciągu dnia, kiedy stopy są nieco bardziej „rozchodzone”, szczególnie jeżeli mają tendencję do puchnięcia.


Dla początkujących – komfortowy kompromis
Nie każda osoba z haluksem jest gotowa na radykalną zmianę w kierunku butów o całkowicie elastycznej podeszwie i maksymalnej przestrzeni w przodostopiu. Szczególnie w przypadku wrażliwych stóp, zaburzonej biomechaniki chodu lub wieloletniego noszenia sztywnych butów konwencjonalnych, potrzeba czasu, by mięśnie, ścięgna i układ nerwowy przyzwyczaiły się do innej dynamiki poruszania się.
Dla takich osób – a tak naprawdę dla większości przechodzących z klasycznego obuwia na buty barefoot – warto rozważyć etap przejściowy, który pozwala organizmowi stopniowo się zaadaptować, minimalizując ryzyko przeciążeń.
1. Dlaczego nie zawsze „wszystko na raz”?
Osoby z haluksami często mają:
- osłabione mięśnie krótkie stopy,
- przykurcze i ograniczoną ruchomość palców,
- zmienione wzorce chodu, wynikające z unikania kontaktu z przodostopiem,
- podwyższoną wrażliwość skóry i tkanek miękkich w rejonie deformacji.
W takich przypadkach przejście od razu na cienką, maksymalnie elastyczną podeszwę może skutkować bólem, przeciążeniem lub wycofaniem się z próby zmiany. Dlatego rozwiązaniem jest model pośredni, czyli but:
- z nieco grubszą, bardziej amortyzującą podeszwą,
- często z wkładką zapewniającą podstawowe wsparcie łuku, a nawet uniesienie w pięcie,
o konstrukcji, która zmniejsza intensywność bodźców mechanicznych, jednocześnie umożliwiając stopie stopniowe odzyskiwanie funkcji ruchowej.
2. MTNG Free – kompromis z myślą o komforcie
Jednym z modeli, który dobrze sprawdza się na etapie przejściowym, jest MTNG Free – dostępny zarówno dla kobiet, jak i mężczyzn.
Dlaczego ten model działa?
- Dodatkowa wkładka przejściowa – delikatna amortyzacja pod piętą i śródstopiem pomaga stopie przyzwyczaić się do innego rozkładu sił.
- Miękka, elastyczna cholewka – nie uciska haluksa, dopasowuje się do kształtu stopy.
- Szeroki przód – umożliwia naturalne rozstawienie palców i daje przestrzeń na separator.
- Elastyczna, ale trochę grubsza podeszwa – umożliwia pracę mięśni, ale ogranicza nagłe przeciążenia związane ze zmianą wzorca chodu i dodaje amortyzacji.
- Codzienny, uniwersalny styl – dobry wybór do miasta, pracy czy spacerów.
3. Dla kogo są buty przejściowe (tranzycyjne)?
Tego typu modele są szczególnie polecane:
- osobom z dużą wrażliwością stóp,
- osobom starszym lub wracającym do aktywności po epizodach bólowych,
wszystkim, którzy dopiero zaczynają proces adaptacji do bardziej naturalnych butów,
nastolatkom noszącym rozmiary dorosłe, u których pojawiają się pierwsze symptomy haluksów i które chcą zadbać o ustawienie stopy już teraz.
4. Jak długo korzystać z butów przejściowych?
Czas adaptacji jest indywidualny – może trwać od kilku tygodni, przez miesiące, aż po wiele lat. U niektórych osób, zwłaszcza z zaawansowanymi deformacjami, przewlekłym bólem czy chorobami współistniejącymi, pełne przejście na minimalistyczne modele może nigdy nie być możliwe ani wskazane.
W takich przypadkach komfort i bezpieczeństwo są nadrzędne. Osoba może na stałe potrzebować:
- Wkładek korekcyjnych, dobieranych indywidualnie,
- butów o nieco grubszej podeszwie lub lekkiej amortyzacji,
- konstrukcji zapewniającej kompromis między funkcjonalnością a ochroną.
Dlatego warto:
- obserwować swoje ciało, a nie ślepo dążyć do „pełnego barefootu”,
- skonsultować się ze specjalistą – fizjoterapeutą, podologiem lub ortopedą – który pomoże dobrać optymalny poziom wsparcia na danym etapie tranzycji.
Nie tylko buty barefoot – kompleksowe podejście
Choć odpowiednio dobrane buty barefoot są niezwykle ważne w profilaktyce i łagodzeniu objawów haluksa, nie powinny być traktowane jako jedyny środek zaradczy. Paluch koślawy to deformacja rozwijająca się latami, związana z całym układem ruchu. Dlatego skuteczne postępowanie powinno opierać się na wielowymiarowym podejściu terapeutycznym. Obejmuje ono diagnostykę, ćwiczenia, modyfikacje nawyków oraz – kiedy trzeba – wsparcie ortotyczne, takie jak wkładki, separatory palców lub szyny korekcyjne, dobrane przez specjalistę.
1. Konsultacja ze specjalistą – punkt wyjścia
Każda stopa jest inna. Dlatego warto skonsultować się ze specjalistą – fizjoterapeutą, podologiem lub ortopedą, który:
- oceni stopień deformacji,
- sprawdzi zakres ruchomości i elastyczność tkanek,
- wykona badanie funkcjonalne i oceni wzorce chodu,
- pomoże dobrać odpowiedni model butów i ewentualnych wkładek lub separatorów,
zaproponuje indywidualnie dobrane ćwiczenia.
Wczesna diagnoza może zapobiec konieczności interwencji chirurgicznej w przyszłości.
Z kim warto skonsultować haluksy?
Specjaliści wspierający diagnostykę, terapię i dobór butów przy paluchu koślawym (uporządkowani według znaczenia klinicznego):
| Specjalista | Rola i komentarz |
|---|---|
| Fizjoterapeuta | Kluczowy – oceni funkcję stopy, wzorce chodu, dobierze ćwiczenia, wsparcie ruchowe i często także wkładki lub taśmy. Prowadzi rehabilitację zachowawczą i wspiera proces adaptacji do zmiany butów. |
| Ortopeda | Ważny w diagnozie klinicznej, szczególnie w ocenie zaawansowania deformacji i kwalifikacji do leczenia operacyjnego. Może też zalecić odpowiednie zaopatrzenie ortopedyczne |
| Osteopata | Pracuje holistycznie z układem mięśniowo-szkieletowym – od stopy po kręgosłup. Pomaga przywrócić prawidłowe napięcia tkanek, ruchomość stawów i funkcję biomechaniczną. Może znacząco zmniejszyć objawy i spowolnić rozwój haluksów. |
| Podolog | Specjalista od zdrowia stóp. Diagnozuje zmiany deformacyjne, pomaga dobrać separatory i odciążenia, ocenia wpływ obuwia, może zaproponować ćwiczenia, pielęgnację i wsparcie terapeutyczne. Często pierwszy kontakt przy problemach w obrębie przodostopia. |
| Specjalista od analizy chodu/biomechaniki (np. kinezyterapeuta) | Analizuje sposób poruszania się i rozkład obciążeń. Pomaga w doborze ćwiczeń, wkładek i butów. Kluczowy przy korekcji kompensacyjnych wzorców ruchu i przeciążeń. |
| Ortopodolog | Łączy wiedzę z podologii, ortotyki i biomechaniki. Zajmuje się oceną funkcjonalną stóp, analizą chodu, doborem wkładek i korektorów. W Polsce zawód ten nie jest jeszcze formalnie uregulowany, ale coraz częściej spotykany. |
| Podiatra | Nowo uregulowany zawód medyczny w Polsce (od 2024 r.). Specjalista zajmujący się kompleksową diagnostyką i leczeniem stóp – także chirurgicznie. Łączy wiedzę z dermatologii, ortopedii i ortotyki. Obecnie jeszcze rzadko spotykany, ale bardzo kompetentny. |
| Chiropraktyk | Pracuje manualnie z układem kostno-stawowym stopy. Może poprawić ruchomość stawów, zmniejszyć przykurcze i bóle przeciążeniowe. Szczególnie pomocny przy ograniczeniach zakresu ruchu lub przewlekłym napięciu tkanek. |
| Refleksolog | Wspiera terapię przez poprawę krążenia, redukcję napięć i działanie relaksacyjne. Może poprawić komfort życia i zwiększyć efektywność innych metod leczenia. Choć nie koryguje deformacji, stanowi wartościowe uzupełnienie terapii. |
2. Ćwiczenia – codzienna profilaktyka i wsparcie
Regularna aktywność stopy to jeden z fundamentów przeciwdziałania progresji haluksa. Kluczowe są ćwiczenia poprawiające:
- mobilność stawów przodostopia i śródstopia,
- siłę mięśni krótkich stopy i mięśni kłębu palucha,
- koordynację nerwowo-mięśniową,
- rozciąganie przykurczonych struktur (np. mięśnia przywodziciela palucha).
Proste ćwiczenia (jak chwytanie palcami ręcznika, rozszerzanie palców, aktywacja łuku poprzecznego) wykonywane codziennie przez kilka minut, mogą istotnie poprawić komfort i biomechanikę stopy [19].



3. Akcesoria – tylko jako wsparcie
Akcesoria, takie jak separatory palców, kliny korekcyjne, taśmy, elastyczne opaski czy wkładki, mogą być pomocne – ale tylko wtedy, gdy są stosowane świadomie i zgodnie z zaleceniem specjalisty.
Źle dobrany separator lub wkładka może zaszkodzić, wywołując nowe punkty ucisku lub przenosząc napięcia w inne miejsca stopy.
Warto traktować te rozwiązania jako element szerszej strategii terapeutycznej, a nie samodzielne „lekarstwo” na deformację.
4. Świadomość i obserwacja
Na każdym etapie warto “słuchać” swojej stopy (i reszty ciała):
- Czy pojawia się ból w nowym miejscu?
- Czy zwiększyła się sztywność?
- Czy noszone buty nie zostawiają śladów ani otarć?
- Czy poprawiła się stabilność chodu?
Regularna obserwacja daje szansę na wczesne wychwycenie niepokojących zmian i ich skorygowanie zanim dojdzie do pogorszenia stanu.
5. Styl życia ma znaczenie
Na postęp haluksa wpływają również:
- długość czasu spędzanego w pozycji stojącej,
- powierzchnie, po których chodzimy,
- masa ciała,
- poziom aktywności fizycznej,
- oraz inne schorzenia układu ruchu (np. kolan, bioder, kręgosłupa).
Dlatego skuteczne wsparcie dla stóp z haluksem wykracza poza same stopy – i warto o tym pamiętać w codziennych wyborach.
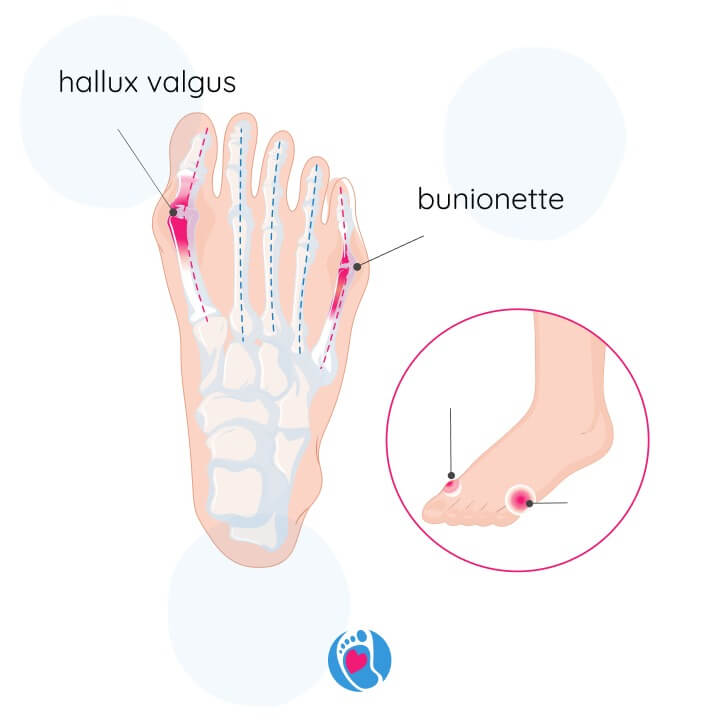
Bunionette, czyli haluks krawca
Większość porad i zaleceń skupia się na paluchu koślawym (hallux valgus), ale deformacje mogą dotyczyć również przeciwnej strony stopy – małego palca i piątej kości śródstopia. Mowa tu o tzw. bunionette, znanym także jako haluks krawca (tailor’s bunion), który objawia się jako zgrubienie, któremu może towarzyszyć bolesny stan zapalny po zewnętrznej stronie stopy.
1. Czym jest bunionette?
To deformacja polegająca na:
- odwiedzeniu piątej kości śródstopia,
- przemieszczeniu małego palca w kierunku pozostałych,
- poszerzeniu przodostopia i przesunięciu punktów nacisku ku zewnętrznej krawędzi stopy.
Nazwę zawdzięcza dawnym krawcom, którzy siedzieli ze skrzyżowanymi nogami, opierając zewnętrzne brzegi stóp o podłoże – co mogło sprzyjać tej właśnie deformacji.
2. Objawy i ryzyko
Bunionette może powodować:
- ból po bocznej stronie stopy, szczególnie przy noszeniu wąskich butów,
- zaczerwienienie i stan zapalny w okolicy piątej głowy kości śródstopia,
- tworzenie się zgrubień skórnych lub odcisków,
- trudność w dobraniu wygodnego obuwia – szczególnie jeśli współistnieje z haluksem palucha.
3. Co działa w przypadku bunionette?
W wielu aspektach zalecenia pokrywają się z tymi stosowanymi przy hallux valgus:
- szeroki przód buta, który nie uciska zewnętrznej strony stopy,
- brak wewnętrznych przeszyć i twardych elementów w rejonie małego palca,
- elastyczna podeszwa, która rozkłada nacisk równomiernie,
- w razie potrzeby – wkładka lub korektor odciążający głowę V kości śródstopia (dobrany przez specjalistę).
W badaniach wykazano, że zmiana rodzaju obuwia i zastosowanie elementów odciążających może znacznie zmniejszyć ból i ograniczyć progresję deformacji [20].
4. Czy buty barefoot również pomagają?
Tak – buty barefoot z przestrzenią w przodostopiu, elastyczną konstrukcją i neutralnym profilem są korzystne również przy bunionette. Należy jednak zwrócić szczególną uwagę na:
- profil boczny cholewki,
- sposób wszycia podeszwy w strefie małego palca,
- i ewentualne punktowe wzmocnienia – które w tym przypadku mogą drażnić deformację.
Czym są szyny nocne?
Szyny Thomsena (szyny nocne, zwane też ortezami korekcyjnymi) to lekkie aparaty ortopedyczne, które ustawiają paluch w bardziej anatomicznej pozycji podczas snu. Działają biernie – rozciągają przykurczone tkanki, odciążają staw i pomagają utrwalać efekty terapii. Nie służą do chodzenia, ale mogą skutecznie wspierać leczenie w ramach kompleksowej terapii zachowawczej.
Buty barefoot to tylko część układanki
Buty barefoot mogą być ogromnym wsparciem, ale muszą być dobrane indywidualnie – do konkretnych potrzeb obu stóp, ich kształtu, rozmiaru i stopnia deformacji. Tylko wtedy spełnią swoją funkcję: zmniejszą ucisk, umożliwią pracę mięśni i pozwolą na realną poprawę biomechaniki chodu.
Dlatego kluczem do sukcesu jest:
- świadomy wybór, oparty na wiedzy o własnych potrzebach,
- realistyczne podejście do adaptacji, uwzględniające indywidualne możliwości,
- konsultacja ze specjalistą – fizjoterapeutą, podologiem, ortopedą i in. – który pomoże dobrać odpowiednie rozwiązania i poprowadzi terapię.
Twoje stopy zasługują na przestrzeń, komfort i codzienną troskę. Dzięki świadomym wyborom, dopasowanym butom i odpowiedniemu wsparciu możesz nie tylko poprawić ich zdrowie, ale przywrócić im funkcję, która powinna być czymś oczywistym – a tak często niestety nie jest.
Podsumowanie: Świadoma troska o zdrowie stóp
Paluch koślawy to nie tylko problem estetyczny – to sygnał, że nasze stopy potrzebują większej uwagi i odpowiedniego wsparcia. Choć deformacja ta ma charakter postępujący, badania wskazują, że odpowiednio dobrane leczenie zachowawcze może nie tylko zatrzymać jej rozwój, ale w niektórych przypadkach nawet znacząco zmniejszyć kąt deformacji.
Systematyczne przeglądy badań klinicznych potwierdzają, że połączenie ćwiczeń, separatorów palców oraz szyn nocnych może zmniejszyć kąt deformacji i poprawić funkcję stopy [21].
Bibliografia:
- Perera, A.M., Mason, L., & Stephens, M.M. (2011). The Pathogenesis of Hallux Valgus. The Journal of Bone and Joint Surgery – American Volume, 93(17), 1650–1661. https://upload.orthobullets.com/journalclub/free_pdf/21915581_1650.full_Perera%20Pathogensis%200911.pdf
- Coughlin, M. J., & Jones, C. P. (2007). Hallux valgus: demographics, etiology, and radiographic assessment. Foot and Ankle International, 28(7), 759–777. https://journals.sagepub.com/doi/10.3113/FAI.2007.0759
- Menz, H. B., & Morris, M. E. (2005). Footwear characteristics and foot problems in older people. Gerontology, 51(5), 346–351. https://doi.org/10.1159/000086373
- Perera, A.M., Mason, L., & Stephens, M.M. (2011). The Pathogenesis of Hallux Valgus. The Journal of Bone and Joint Surgery – American Volume, 93(17), 1650–1661. https://upload.orthobullets.com/journalclub/free_pdf/21915581_1650.full_Perera%20Pathogensis%200911.pdf
- Okuda, R., Kinoshita, M., Yasuda, T., et al. (2005). Hallux valgus deformity and pressure distribution on the plantar surface of the foot. Foot & Ankle International, 26(11), 845–850. DOI: 10.1177/107110070502601104
- Kilmartin, T. E. (1992). Footwear and hallux valgus. The Foot, 2(4), 187–191.
- Jeong, J., Choi, H. S., Kim, M. K., & Kim, Y. (2021). The immediate effects of hallux valgus orthoses: A comparison of soft and semi-rigid orthoses. Gait & Posture, 90, 167–172. https://doi.org/10.1016/j.gaitpost.2021.08.004
- Okuda, R., Kinoshita, M., Yasuda, T., et al. (2005). Hallux valgus deformity and pressure distribution on the plantar surface of the foot. Foot & Ankle International, 26(11), 845–850. DOI: 10.1177/107110070502601104
- Branthwaite, H., Chockalingam, N., & Greenhalgh, A. (2013). The effect of shoe toe box shape and volume on forefoot interdigital and plantar pressures in healthy females. Journal of Foot and Ankle Research, 6(1), 28. https://doi.org/10.1186/1757-1146-6-28
- Holowka, N. B., & Lieberman, D. E. (2018). Rethinking the evolution of the human foot: Insights from experimental research. Journal of Experimental Biology, 221(17), jeb174425. https://doi.org/10.1242/jeb.174425
- Jeong, J., Choi, H. S., Kim, M. K., & Kim, Y. (2021). The immediate effects of hallux valgus orthoses: A comparison of soft and semi-rigid orthoses. Gait & Posture, 90, 167–172. https://doi.org/10.1016/j.gaitpost.2021.08.004 .
- Cronin, N. J. (2014). The effects of high heeled shoes on female gait: A review. Journal of Electromyography and Kinesiology, 24(2), 258–263. https://doi.org/10.1016/j.jelekin.2014.01.004
- Simonsen, E. B., Svendsen, M. B. S., Nørreslet, A., et al. (2012). Walking on high heels changes muscle activity and the dynamics of human walking significantly. Journal of Applied Biomechanics, 28(1), 20–28. https://doi.org/10.1123/jab.28.1.20:contentReference[oaicite:7]{index=7}
- Paras, T., & Park, J. (n.d.). Hallux Valgus. In Orthobullets: Foot & Ankle. https://www.orthobullets.com/foot-and-ankle/7008/hallux-valgus
- Bishop, C., Arnold, J. B., May, T., & Cowan, S. M. (2021). Footwear characteristics and foot pain in people with hallux valgus: A systematic review. Journal of Foot and Ankle Research, 14(1), 10. https://doi.org/10.1186/s13047-021-00452-0
- Szymański, M., & Kaczmarek, M. (2015). Wieloczynnikowe podejście do leczenia palucha koślawego – ocena skuteczności ćwiczeń i zaopatrzenia ortopedycznego. Postępy Rehabilitacji, 29(2), 33–41.
- Correct Toes. (n.d.). How to use Correct Toes. https://correcttoes.com/blogs/blog/how-to-use-correct-toes
- Branthwaite, H., Chockalingam, N., & Greenhalgh, A. (2013). The effect of shoe toe box shape and volume on forefoot interdigital and plantar pressures in healthy females. Journal of Foot and Ankle Research, 6(1), 28. https://doi.org/10.1186/1757-1146-6-28
- Menz, H. B., Lim, P. Q., Hurn, S. E., Mickle, K. J., Buldt, A. K., Cotchett, M. P., Roddy, E., Wluka, A. E., Erbas, B., & Munteanu, S. E. (2022). Footwear, foot orthoses and strengthening exercises for the non-surgical management of hallux valgus: Protocol for a randomised pilot and feasibility trial. Journal of Foot and Ankle Research, 15(1), 45. https://doi.org/10.1186/s13047-022-00553-4
- Blitz, N. M., & Ford, L. A. (2008). Tailor’s bunion: etiology, treatment options, and surgical outcomes. Clinics in Podiatric Medicine and Surgery, 25(2), 265–281. https://doi.org/10.1016/j.cpm.2007.10.007
Zhao, X., Li, Y., Zhang, Y., et al. (2021). Effectiveness of conservative interventions for hallux valgus: a systematic review and network meta-analysis. International Journal of Environmental Research and Public Health, 18(7), 3841. https://doi.org/10.3390/ijerph18073841







